Em defesa do SUS
Organizado por Vladimir Araujo da Silva e Manoela de Leon Nóbrega Reses – 22/06/2020
O Sistema Único de Saúde (SUS) é um dos maiores e mais complexos sistemas de saúde pública do mundo, abrangendo desde o simples atendimento para aferição da pressão arterial até o transplante de órgãos e tecidos, garantindo acesso universal, equitativo, integral e gratuito para toda a população (BRASIL, 2020a).
O SUS é o resultado de um longo processo de lutas sociais conhecido como Reforma Sanitária, que emergiu no final da década de 70, contra a ditadura militar, culminou na VIII Conferência Nacional de Saúde, em 1986, e materializou-se com a promulgação da Constituição Federal de 1988, que dispõe, em seu Art. 196, que a “saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação” (BRASIL 1988).
Nessa perspectiva, a Lei 8080 de 1990, que regulamenta o SUS, dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes, determina, em seu Art. 2º, que a “saúde é um direito fundamental do ser humano, devendo o Estado prover as condições indispensáveis ao seu pleno exercício” (BRASIL, 1990).
Diante do exposto, questiona-se:
- O direito fundamental e constitucional ao acesso integral aos serviços de saúde está sendo garantidos aos brasileiros, em especial neste cenário de Pandemia de COVID-19?
- O Governo Federal, está cumprindo o seu dever de garantir esse direito ou o está negligenciando? Está implementando políticas sociais e econômicas que visem à redução do risco de exposição à COVID-19?
No que tange às ações e serviços nos diferentes níveis de complexidade ofertados pelo SUS, a Atenção Básica é o conjunto de ações de saúde individuais, familiares e coletivas que envolvem promoção, prevenção, proteção, diagnóstico, tratamento, reabilitação, redução de danos, cuidados
paliativos e vigilância em saúde, desenvolvida por meio de práticas de cuidado integrado e gestão qualificada, realizada com equipe multiprofissional – Estratégia Saúde da Família – e dirigida à população em território definido, sobre as quais as equipes assumem responsabilidade sanitária (BRASIL, 2017).
A Política Nacional de Atenção Básica, em seu Art. 2º, §1º, diz que a Atenção Básica, implementada nas Unidades Básicas de Saúde (UBS), será a principal porta de entrada e centro de comunicação da Rede de Atenção à Saúde (RAS), coordenadora do cuidado e ordenadora das ações e serviços disponibilizados na rede (BRASIL, 2017). Destarte, quando efetivas, as ações desenvolvidas no âmbito da Atenção Primária à Saúde, cujo foco principal é a promoção de saúde e a prevenção das doenças, podem reduzir a demanda por atendimento nos serviços de média e alta complexidade, ou seja, nas clínicas de especialidades médicas ou atendimento hospitalar.
No contexto da pandemia de COVID-19, a falta de recursos, em especial de testes para diagnósticos, tem dificultado que essa “porta de entrada” desempenhe o seu papel de forma resolutiva, evitando o colapso do SUS. Outra consequência é a subnotificação dos casos e dos óbitos por COVID-19, que limita a análise da situação de saúde e por consequência a adequada tomada de decisões em relação ao isolamento social, que é a estratégia de controle atual em função da inexistência de medicamentos específicos e vacinas contra a doença. Além disso, a falta de Equipamentos de Proteção Individual (EPI) potencializa a exposição dos profissionais à doença, causando absenteísmo e morte de trabalhadores da saúde, fragilizando ainda mais o sistema.
Quanto à subnotificação, ressalta-se que a confirmação dos casos é o principal dado para entendimento da evolução da doença em uma região. A partir disso, é possível planejar o atendimento à população e avaliar o impacto de ações de combate à doença, como as medidas de isolamento. Porém, o curso rápido da pandemia e o baixo número de testes realizados no Brasil dificultam a estimativa do real número de casos confirmados, conferindo o problema de subnotificação. O elevado grau de subnotificação pode sugerir uma falsa ideia de controle da doença e, consequentemente, poderia levar ao declínio na implementação de ações de contenção, como o isolamento horizontal (NÚCLEO DE OPERAÇÕES E INTELIGÊNCIA EM SAÚDE, 2020).
Adverte-se que o Brasil é o único país do mundo com mais de 200 milhões de habitantes e com um sistema público de saúde universal, mas que, proporcionalmente, investe menos na área da saúde (cerca de um terço) quando comparado a outros países com sistemas de saúde semelhantes como o Canadá, a Dinamarca, a Suécia, a Espanha, Portugal, Cuba e o Reino Unido (FUNDAÇÃO OSWALDO CRUZ, 2019). Nos Estados Unidos, em contrapartida, o sistema de saúde não é integralmente gratuito, tampouco universal e, para garantir acesso aos serviços de saúde, os cidadãos são obrigados a contratar convênios gerenciados por instituições privadas.
Seguindo este pensar, o Conselho Nacional de Saúde (CNS), instância colegiada, deliberativa e permanente do SUS, integrante da estrutura organizacional do Ministério da Saúde (MS), cuja missão é fiscalizar, acompanhar e monitorar as políticas públicas de saúde nas suas mais diferentes áreas, levando as demandas da população ao poder público, defende a revogação da Emenda Constitucional (EC) 95/2016 (BRASIL, 2020b).
O subfinanciamento crônico e histórico do SUS foi ainda mais acentuado através da EC 95/2016, conhecida como Teto dos Gastos, proposta pelo então presidente Michel Temer, a qual congelou por 20 anos, investimentos públicos nas áreas sociais. Este bloqueio já tirou R$ 20 bilhões do SUS, os quais estão fazendo muita falta, principalmente agora, nesse cenário de Pandemia. “É urgente que a emenda seja declarada inconstitucional pelo STF [Supremo Tribunal Federal]”. Ao longo de duas décadas, os danos são estimados em R$ 400 bilhões a menos para os cofres públicos. Além disso, o CNS classifica como “de extrema irresponsabilidade” a aprovação do Plano Mais Brasil, apresentado pelo presidente Jair Bolsonaro, pois retira ainda mais investimentos das políticas sociais (BRASIL, 2020b).
Diante desse cenário, de impossibilidade de ação da Atenção Primária à Saúde, em relação à vigilância em saúde para o combate à Pandemia de COVID-19, decorrente do sucateamento do SUS, em detrimento de outros interesses políticos, evidenciamos o aumento progressivo da demanda por serviços de alta complexidade como as Unidades de Terapia Intensiva (UTI).
Não obstante, até 2018, menos de 10% dos municípios brasileiros possuíam leitos de UTI. Os leitos de UTI em estabelecimentos públicos, conveniados ao SUS ou particulares estavam disponíveis em somente 532 dos 5.570 municípios brasileiros. Se considerados apenas os leitos da rede pública, estavam disponíveis em apenas 466 municípios (CONSELHO FEDERAL DE MEDICINA, 2018).
Ao todo, o Brasil possuía quase 45 mil leitos de UTI, segundo informações do Cadastro Nacional de Estabelecimentos de Saúde (CNES). Pouco menos da metade (49%), que equivale a 22.050 leitos, estava disponível para o SUS e a outra parte era reservada exclusivamente à saúde privada ou suplementar (planos de saúde), que atendia a 23% da população. Embora o número de leitos de UTI tenha aumentado nos últimos anos – algo em torno de 5,7 mil nos últimos oito anos – a quantidade de leitos ainda é insuficiente, sobretudo no SUS, onde a demanda é crescente. Destaca-se que a distribuição geográfica dos leitos era desigual, conforme ilustra o Gráfico 1 (CONSELHO FEDERAL DE MEDICINA, 2018).
| Gráfico 1. Distribuição geográfica dos leitos de UTI por região do Brasil, 2018. |
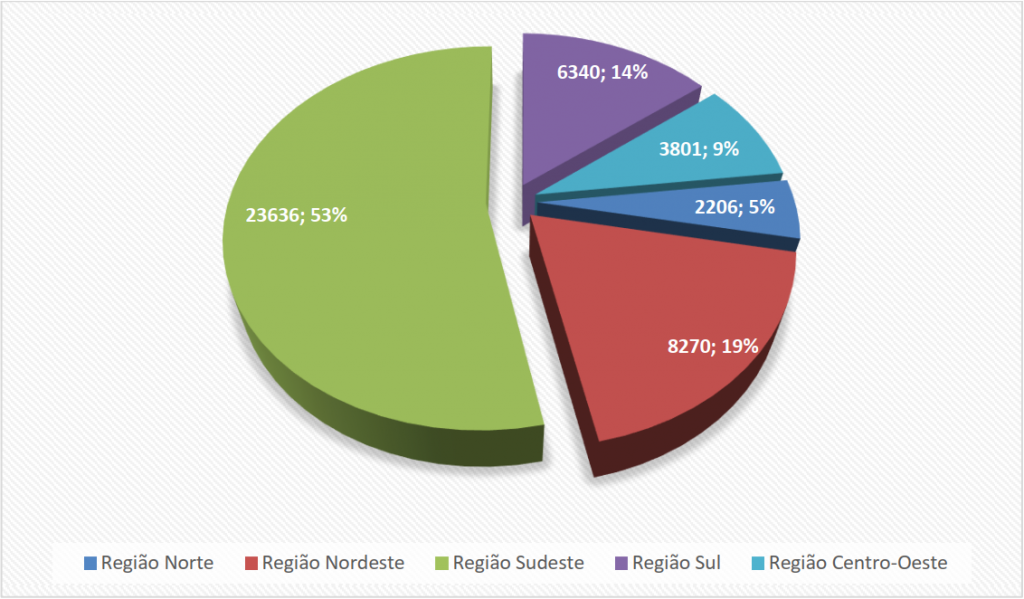 |
| Fonte: Adaptado do Conselho Federal de Medicina, 2018. Maiores informações: < https://portal.cfm.org.br/images/PDF/leitosdeutiestados2018.pdf >. |
Vale lembrar que, em 2002, o Ministério da Saúde definiu, por meio da Portaria 1.101, os parâmetros mínimos a serem considerados na distribuição de leitos pelo país. À época, a norma preconizava que deveria existir de 2,5 a 3 leitos hospitalares para cada grupo de mil habitantes e que a oferta de leitos de UTI deveria ficar entre 4% e 10% do total de leitos hospitalares. Embora essa Portaria tenha sido revogada pela Portaria 1.631/2015, o parâmetro continua sendo referenciado pela Associação de Medicina Intensiva Brasileira (AMIB), que aponta como proporção ideal um índice de 1 a 3 leitos de UTI para cada 10 mil habitantes (CONSELHO FEDERAL DE MEDICINA, 2018).
Em 2018, o país contava com 2,13 leitos de UTI (públicos e privados) para cada grupo de 10 mil habitantes. No SUS, no entanto, essa razão era de apenas 1,04 leito de UTI para cada grupo de 10 mil habitantes, enquanto a rede “não SUS” tinham 4,84 leitos para cada 10 mil beneficiários de planos de saúde – quase cinco vezes a oferta da rede pública. Em 17 Unidades da Federação o índice de leitos de UTI por habitante na rede pública era inferior ao preconizado pelo próprio Ministério – todos os estados das regiões Norte (exceto Rondônia), Nordeste (exceto Pernambuco e Sergipe) e Centro-Oeste (exceto Goiás), além do Rio de Janeiro. No Acre e Roraima, o índice era inferior ao ideal, mesmo se considerados os leitos privados disponíveis nestes estados (CONSELHO FEDERAL DE MEDICINA, 2018).
Estudo realizado pelo Instituto de Estudos para Políticas de Saúde (IEPS), sobre as necessidades de infraestrutura do SUS em preparo à COVID-19: leitos de UTI, respiradores e ocupação hospitalar identificou que em 72% das regiões de saúde do país, o número de leitos de UTI por 10 mil habitantes é inferior ao mínimo necessário, mesmo para um ano típico, sem considerar as necessidades colocadas pela COVID-19. Observou-se uma razão de 1,56 leitos de UTI por 10 mil habitantes, sendo a média no SUS de 0,71. É importante salientar que 142 regiões de saúde não possuem leito algum. Isso significa que 14,9% da população exclusivamente dependente do SUS não contam com leitos de UTI na região em que residem. Estas regiões se concentram no Norte, Nordeste e Centro-Oeste (FUNDAÇÃO GETÚLIO VARGAS, 2020).
Entretanto, a equidade é um dos princípios do SUS, cujo objetivo é diminuir desigualdades, que apesar de todas as pessoas possuírem direito aos serviços, as pessoas não são iguais e, por isso, têm necessidades distintas. Logo, equidade significa tratar desigualmente os desiguais, investindo mais onde a carência é maior. Evidencia-se, portanto, que a distribuição desigual dos leitos de UTI no Brasil fere o princípio de equidade do SUS.
No dia 23 de abril de 2020, o Ministério da Saúde anunciou a habilitação de 1.134 leitos de UTI voltados exclusivamente para atendimento aos pacientes com COVID-19. Esse quantitativo soma-se aos 322 leitos habilitados em outras duas ocasiões no mês de abril. Com isso, o país passa a ter um reforço de 1.456 leitos de UTI no combate à Pandemia (BRASIL, 2020c).
Diante do exposto, questiona-se: é preciso passarmos por uma Pandemia para que investimentos como esse ocorram em nosso país, se em 2018 o Conselho Federal de Medicina já havia registrado que o número de leitos de UTI disponíveis já era insuficiente? Já pensou o que seria dos brasileiros nessa Pandemia se não fosse o SUS? Logo, torna-se imprescindível a defesa e a luta pelo SUS, para que possamos alcançar de forma plena e indiscutível os seus princípios doutrinários de universalidade, integralidade e equidade, em detrimento da privatização da saúde no Brasil.
Referências
BRASIL. Ministério da Saúde. Brasil ganha reforço de 1.134 leitos de UTI no combate ao coronavírus. 2020c. Disponível em: Ministério da Saúde. Acesso em: 29 abril 2020.
BRASIL. Ministério da Saúde. Conselho Nacional de Saúde. Nota pública: CNS reivindica revogação imediata de emenda que retirou verba do SUS, prejudicando enfrentamento ao coronavírus. 2020b. Disponível em: Conselho Nacional de Saúde. Acesso em: 29 abril 2020.
BRASIL. Ministério da Saúde. Portaria nº 2.436, de 21 de setembro de 2017. Disponível em: Ministério da Saúde. Acesso em: 29 abril 2020.
BRASIL. Ministério da Saúde. Sistema Único de Saúde (SUS): estrutura, princípios e como funciona. 2020a. Disponível em: Ministério da Saúde. Acesso em: 29 abril 2020.
BRASIL. Presidência da República. Casa Civil. Constituição da República Federativa do Brasil de 1988. Disponível em: Portal da Legislação. Acesso em: 29 abril 2020.
BRASIL. Presidência da República. Casa Civil. Lei nº 8.080, de 19 de setembro de 1990. Disponível em: Portal da Legislação. Acesso em: 29 abril 2020.
CONSELHO FEDERAL DE MEDICINA. Menos de 10% dos municípios brasileiros possuem leito de UTI. Disponível em: Conselho Federal de Medicina. Acesso em: 29 abril 2020.
FUNDAÇÃO GETÚLIO VARGAS. Centro de Política e Economia do Setor Público. Estudo mapeia infraestrutura e necessidades do SUS para enfrentar o Covid-19. Disponível em: Fundação Getúlio Vargas. Acesso em: 29 abril 2020.
FUNDAÇÃO OSWALDO CRUZ. Centro de Estudos Estratégicos. Em defesa do SUS: agência de checagem de informações reconhece universalidade do sistema. Disponível em: Centro de Estudos Estratégicos Fiocruz. Acesso em: 29 abril 2020.
NÚCLEO DE OPERAÇÕES E INTELIGÊNCIA EM SAÚDE. Nota Técnica nº 7, de 11 de abril de 2020. Análise de subnotificação do número de casos confirmados da COVID-19 no Brasil. Disponível em: Núcleo de Operações e Inteligência em Saúde. Acesso em: 29 abril 2020.
SENADO FEDERAL. Senado deve votar Plano Mais Brasil nos primeiros meses de 2020. Disponível em: Senado Notícias. Acesso em: 29 abril 2020.




